Jesteś tutaj
III Klinika Radioterapii i Chemioterapii
 Kierownik III Kliniki Radioterapii
Kierownik III Kliniki Radioterapii
i Chemioterapii
prof. dr hab. n. med. Rafał Tarnawski
Kontakt:
Sekretariat Kliniki: tel. 32 278 86 13
Rejestracja telefoniczna w dniu przyjęcia: tel. 32 278 81 06 lub 278 81 07
III Klinika Radioterapii i Chemioterapii zajmuje się przede wszystkim leczeniem nowotworów ośrodkowego układu nerwowego (mózgu, oraz rdzenia kręgowego), raka piersi oraz nowotworów narządu rodnego.
Klinika współpracuje z innymi jednostkami Instytutu w leczeniu innych typów nowotworów, szczególnie czerniaka oraz nowotworów układu wydzielania wewnętrznego. Klinikę tworzy zespół lekarzy – specjalistów radioterapii onkologicznej, onkologii klinicznej i ginekologii. Chorymi opiekuje się 10 lekarzy, psycholog i 15 pielęgniarek, W skład zespołu wchodzą również 4 sekretarki medyczne oraz personel pomocniczy.
W warunkach szpitalnych prowadzona jest zarówno radioterapia, chemioterapia , a przede wszystkim leczenie skojarzone czyli radiochemioterapia. Radioterapia prowadzona jest w Zakładzie Radioterapii pod bezpośrednim nadzorem lekarzy Kliniki, z wykorzystaniem najnowszych technik napromieniania, w tym radioterapii sterowanej obrazem, radioterapii kierowanej precyzyjnie na cel (tzw. stereotaktycznej), a także tzw. noża cybernetycznego oraz tomoterapii. Dzięki temu leczenie jest bezpieczniejsze, a często szybsze niż leczenie konwencjonalne.
Chemioterapia prowadzona w Klinice wykorzystuje najnowsze leki oraz techniki obrazowania służące monitorowaniu efektu leczenia. U chorych , u których jest to medycznie wskazane, chemio- i radioterapia stosowane równocześnie dla uzyskania optymalnego efektu leczenia.
Jako jeden z nielicznych ośrodków w Polsce Klinika specjalizuje się w leczeniu nowotworów u młodych dorosłych (między 18 a 40 rokiem życia), dla których oferujemy kompleksowe leczenie z fachowym podejściem do problemów, jakie choroba nowotworowa sprowadza na tym etapie życia.
CO i JAK LECZYMY?
Nowotwory ośrodkowego układu nerwowego
(guzy mózgu i rdzenia kręgowego)
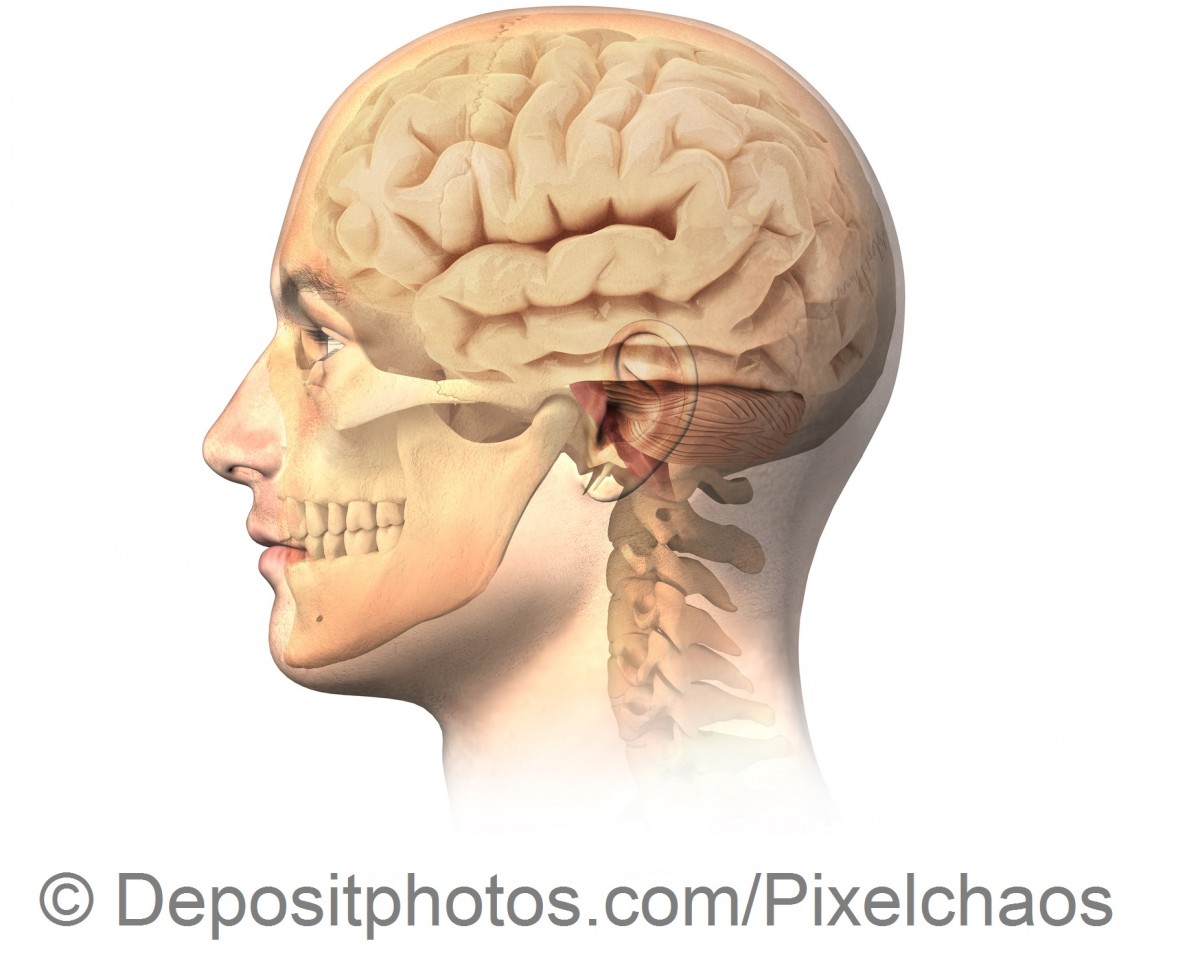 Glejak wielopostaciowy (glioblastoma multiforme, GBM).
Glejak wielopostaciowy (glioblastoma multiforme, GBM).
Glejak wielopostaciowy jest nowotworem komórek mózgu (tzw. komórek glejowych, które odżywiają komórki nerwowe), który charakteryzuje się szybkim przebiegiem i wymaga agresywnej terapii,. Istotnym krokiem w leczeniu tego nowotworu jest operacyjne usunięcie guza, które odbywa się we współpracujących Klinikach Neurochirurgii. W pooperacyjnym leczeniu glejaka wielopostaciowego stosujemy optymalne skojarzenie radioterapii na obszar guza lub lożę po jego wycięciu wraz z chemioterapią temozolomidem. Pacjenci do tej terapii kwalifikowani są zgodnie z kryteriami programu terapeutycznego NFZ. Chorych na nieoperacyjne nowotwory, które w obrazie radiologicznym wskazują na ryzyko glejaka wielopostaciowego leczymy w ramach badań klinicznych z wykorzystaniem nowych leków, po wcześniejszej stereotaktycznej biopsji celem potwierdzenia rozpoznania. W terapii wykorzystujemy zaawansowane techniki obrazowania, w tym badanie rezonansem magnetycznym ze spektroskopową oceną profilu guza, a także badania PET/CT, z wykorzystaniem nowych znaczników opartych o aminokwasy, które pozwalają wskazać najbardziej agresywne obszary guza. W większości przypadków po radiochemioterapii leczenie kontynuowane jest poprzez chemioterapię ambulatoryjną, prowadzoną przez lekarzy Kliniki w Przychodni Przyklinicznej. Ze względu na skojarzony charakter leczenia, każdy chory jest pod opieką zarówno lekarza radioterapeuty, jak i specjalisty w dziedzinie chemioterapii.
Gwiaździaki i gwiaździaki anaplastyczne (astrocytoma, astrocytoma anaplasticum).
Gwiaździaki to nowotwory komórek mózgu (tzw. komórek glejowych), które charakteryzują się mniejszym lub większym tempem wzrostu guza – zależy ono od charakteru guza, ocenionego w badaniu histopatologicznym. Zwykle optymalne leczenie onkologiczne pozwala na zatrzymanie wzrostu guza co najmniej na kilka lat. Najważniejszym w optymalnej terapii tej grupy nowotworów jest takie zaplanowanie leczenia promieniami, by ograniczyć uszkodzenie mózgu .
Instytut Onkologii ściśle współpracuje z Klinikami Neurochirurgii tak, by już na etapie planowania leczenia operacyjnego uwzględnić oszczędzenie kluczowych struktur mózgu. Ta sama zasada jest podstawą planowania radioterapii. Optymalne dopasowanie dawki promieniowania uzyskujemy wykorzystując bardzo zaawansowane technologicznie metody radioterapii, takie jak modulacja intensywności dawki promieniowania (IMRT) czy radioneurochirurgia (w tym z wykorzystaniem noża cybernetycznego CyberKnife lub klasycznych przyspieszaczy liniowych). Równocześnie, zespół Kliniki ma duże doświadczenie w planowaniu radioterapii, także u chorych którzy wcześniej byli już leczeni napromienianiem. U takich chorych szczególnie trudno zaplanować optymalny sposób naświetlania by zmniejszyć ryzyko późnych powikłań.
Pierwotne chłoniaki mózgu.
Dla chorych na chłoniaka zlokalizowanego w ośrodkowym układzie nerwowym oferujemy skojarzoną diagnostykę i leczenie w ramach szybkiej ścieżki diagnostyczno-terapeutycznej, z względu na szybki często przebieg choroby. W diagnostyce wykorzystujemy obrazowanie całego układu nerwowego, w tym także rdzenia kręgowego, za pomocą badań rezonansu magnetycznego, a także obrazowanie PET/CT z wykorzystaniem fluoro- deoksy- glukozy, co pozwala wykluczyć lokalizację chłoniaka poza układem nerwowym. U chorych w wystarczająco dobrym stanie ogólnym stosujemy agresywną chemioterapię opartą o duże dawki metotreksatu. U chorych z chorobą zaawansowaną i w gorszym stanie ogólnym często jako pierwsze leczenie stosowana jest samodzielna radioterapia. Leczenie chłoniaków OUN prowadzone jest przez onkologów klinicznych i radioterapeutów, przy współpracy specjalistów hematologii i transplantologii z Kliniki Transplantacji Szpiku Instytutu.
Rdzeniak zarodkowy/prymitywne guzy neuroektodermalne (medulloblastoma/PNET – primitive neuroecrodermal tumors) oraz wyściółczaki (PNET).
Te nowotwory najczęściej występują u dzieci, jednak zdarzają się także u dorosłych, zwłaszcza młodych. Wymagają agresywnego postępowania terapeutycznego by uzyskać optymalny efekt. Zwykle pierwszym etapem jest zabieg chirurgiczny, jednak zwykle nie jest on wystarczający i wymaga leczenia uzupełniającego. Najczęściej prowadzona jest szczególnie trudna postać radioterapii – napromienianie całego mózgu i rdzenia kręgowego, z podwyższeniem dawki w loży, z której wcześniej wycięty został guz. Ze względu na szczególnie duży obszar objęty leczeniem, musi ono być zaplanowane i przeprowadzone szczególnie dokładnie. U części chorych optymalne postępowanie wymaga także chemioterapii, zgranej ze stosowaniem radioterapii. W trakcie leczenia regularnie kontrolowane są jego efekty, najczęściej z wykorzystaniem obrazowania rezonansem magnetycznym. Ze względu na skojarzony charakter leczenia, każdy chory jest w jego trakcie pod opieką zarówno lekarza radioterapeuty, jak i specjalisty chemioterapii.
Oponiaki.
Te guzy nie są zwykle nowotworami złośliwymi, jednak ich powiększający się wymiar daje często istotne objawy neurologiczne. Z tego względu wymagają one często wycięcia, radioterapii, a czasami skojarzenia obu tych metod. W leczeniu ,ograniczenie obszaru napromienianego mózgu ma kluczowe znaczenie. Terapia odbywa się zwykle w ramach hospitalizacji krótkoterminowej i wykorzystywane są najbardziej zaawansowane sposoby leczenia promieniami.
Przerzuty innych nowotworów do mózgu.
Niestety, często zdarza się że nowotwory zlokalizowane poza mózgiem dają przerzuty do ośrodkowego układu nerwowego. Przerzut jest najczęściej spotykanym guzem w mózgu. Jeśli zmiany przerzutowe są nieliczne (1-3 ogniska), mogą być one leczone z wykorzystaniem leczenia operacyjnego, radioterapii lub skojarzenia obu tych metod. Przed podjęciem decyzji co do sposobu leczenia takich zmian, warto skonsultować się z zespołem doświadczonych onkologów, którzy biorąc pod uwagę liczbę i lokalizację zmian w mózgu, charakter nowotworu, inne ogniska choroby poza mózgiem, a także ogólny stan i choroby współistniejące pacjenta doradzą optymalne postępowanie. Po konsultacji można podjąć leczenie onkologiczne lub wykonać operację neurochirurgiczną. Radioterapia stosowana w takiej sytuacji to napromienianie wyłącznie ognisk przerzutowych, radioterapia całego mózgu lub skojarzenie obu tych metod – dobór terapii zależny jest od sytuacji klinicznej. Wykorzystywane są techniki radiochirurgii, w tym nóż cybernetyczny ( CyberKnife) lub inne metody radioterapii stereotaktycznej.
Rak piersi
 Przedoperacyjna intensywna chemioterapia lub chemioradioterapia. U pacjentek chorych na raka piersi, u których choroba nie spełnia kryteriów tzw. wczesnego raka piersi (np. zajmuje skórę piersi, albo manifestuje się wyraźnie powiększonymi węzłami chłonnymi), ale nie ma odległych przerzutów choroby, zwykle przed leczeniem operacyjnym konieczne jest terapia które zmniejsza zaawansowanie guza i pozwala na bezpieczne chirurgiczne usunięcie całości nowotworu. Leczenie to szczególnie często potrzebne jest u młodych pacjentek, przed menopauzą, u których choroba ma częściej bardziej agresywny przebieg. Dlatego bardzo istotne jest, by każda chora przed podjęciem leczenia była skonsultowana zarówno przez chirurga, jak i przez onkologa, którzy wspólnie, na podstawie kompletu badań dobierają niezbędny sposób postępowania. W Instytucie Onkologii w ramach Zespołu Nowotworów Piersi takie konsylium lekarskie podejmuje dobór optymalnej terapii.
Przedoperacyjna intensywna chemioterapia lub chemioradioterapia. U pacjentek chorych na raka piersi, u których choroba nie spełnia kryteriów tzw. wczesnego raka piersi (np. zajmuje skórę piersi, albo manifestuje się wyraźnie powiększonymi węzłami chłonnymi), ale nie ma odległych przerzutów choroby, zwykle przed leczeniem operacyjnym konieczne jest terapia które zmniejsza zaawansowanie guza i pozwala na bezpieczne chirurgiczne usunięcie całości nowotworu. Leczenie to szczególnie często potrzebne jest u młodych pacjentek, przed menopauzą, u których choroba ma częściej bardziej agresywny przebieg. Dlatego bardzo istotne jest, by każda chora przed podjęciem leczenia była skonsultowana zarówno przez chirurga, jak i przez onkologa, którzy wspólnie, na podstawie kompletu badań dobierają niezbędny sposób postępowania. W Instytucie Onkologii w ramach Zespołu Nowotworów Piersi takie konsylium lekarskie podejmuje dobór optymalnej terapii.
Zespół III Kliniki Radioterapii i Chemioterapii w warunkach leczenia szpitalnego prowadzi chemioterapię przedoperacyjną u tych chorych, u których wymagane jest intensywne leczenie z wykorzystaniem skojarzenia nowoczesnych cytostatyków i leków wspomagających. Dotyczy to zwłaszcza chorych przed menopauzą, a szczególnie pacjentek przed 40 rokiem życia, u których rak piersi ma często bardziej agresywny przebieg niż po menopauzie. Biorąc pod uwagę agresywny charakter chemioterapii, jest ona bardzo intensywnie monitorowana z wykorzystaniem wielu badań obrazowych, by zapewnić pacjentkom leczenie zarówno skuteczne jak i bezpieczne. U chorych, u których choroba ma charakter oporny, leczenie może być zintensyfikowane poprzez zmianę stosowanych cytostatyków lub skojarzenie chemioterapii i radioterapii.
Leczenie HER2-dodatniego raka piersi.
W Klinice prowadzimy skojarzone leczenie pacjentek na raka piersi z nadekspresją białka HER2. Dawniej ten podtyp raka piersi charakteryzował się niekorzystnym rokowaniem, a obecnie dzięki dostępności nowych leków i optymalnych strategii terapeutycznych rokowanie w tej grupie chorych stale się poprawia. U pacjentek z HER2-dodatnim rakiem piersi, jeśli wymagają tego wskazania, prowadzimy przedoperacyjną chemioterapię. Po leczeniu operacyjnym chore, które spełniają kryteria programu terapeutycznego NFZ są kwalifikowane do uzupełniającej immunoterapii, a leczenie to jest kojarzone z uzupełniającą radioterapią. Prowadzona terapia jest wnikliwie monitorowana w zakresie tolerancji kardiologicznej, gdyż tak stosowane leczenie daje ryzyko uszkodzenia serca – w tym zakresie współpracujemy z ekspertami Śląskiego Centrum Chorób Serca w Zabrzu.
Leczenie uzupełniające niskozaawansowanego raka piersi z zaoszczędzeniem piersi i jej częściowym napromienianiem.
U części chorych, u których rak piersi o niskim zaawansowaniu wykazuje mniejsze niż przeciętne ryzyko nawrotu, możliwe jest przeprowadzenie tzw. częściowego leczenia promieniami (napromieniana jest nie cała pierś, ale tylko jedna jej ćwiartka, tzw. kwadrant – po angielsku Accelerated Partial Breast Irradiation, APBI). Leczenie to prowadzone jest metodą brachyterapii we współpracy z Zakładem Brachyterapii. Do loży po usunięciu guza (zabieg musi być wykonany wraz z oceną węzłów chłonnych pachy) zakłada się w znieczuleniu kilka prowadnic, przez które wprowadza się radioaktywne źródło. Chora na czas leczenia musi przebywać w szpitalu. Taka terapia daje doskonałe efekty kosmetyczne (ma szansę ograniczać zwłóknienie piersi po radioterapii) i onkologiczne (ryzyko nawrotu jest b. niskie, metoda ma szansę ograniczać ryzyko występowania nowotworów wtórnych po leczeniu promieniami).
Leczenie oligometastatycznego raka piersi.
Klinika wdraża nowoczesne metody i algorytmy postępowania u chorych, u których raka piersi rozpoznano z pojedynczym przerzutem choroby (w wybranych sytuacjach dotyczy to także chorych z 2 lub 3 ogniskami, zwłaszcza jeśli są to zmiany zlokalizowane w kościach). W takich sytuacjach leczenie rozpoczyna się zwykle od chemioterapii , a jeśli uzyska się wystarczająco dobrą odpowiedź nowotworu, może być prowadzone w sposób radykalny, to jest z intencją wyleczenia - wymaga to zwykle optymalnego zastosowania metod radioterapii, chirurgii i onkologii klinicznej. Chore leczone w ten sposób wymagają szczególnie starannego monitorowania w celu wychwycenia wcześnie progresji choroby.
Leczenie raka piersi u kobiet planujących dalszą prokreację lub kobiet w ciąży.
III Klinika Radioterapii i Chemioterapii specjalizuje się w leczeniu raka piersi u młodych chorych, poniżej 40 roku życia. Ta szczególna populacja kobiet, będących często na początku swojej roli jako matki, wymaga optymalnego podejścia zespołu terapeutycznego zarówno w kwestiach medycznych, jak i psychologicznych aspektach terapii. Część pacjentek ma przed sobą dalsze plany prokreacji – istotne jest u nich, by dopasować leczenie onkologiczne i postępowanie wspomagające tak, by zwiększyć szanse na sukces w powiększaniu rodziny. Inne chore spotyka szczególnie trudne wyzwanie – zachorowanie na raka piersi w ciąży. W obu sytuacjach sposób terapii, w tym dobór cytostatyków czy badań kontrolnych, musi uwzględniać ochronę płodności a u kobiet w ciąży także ochronę płodu. Zespół Kliniki, składający się z doświadczonych onkologów klinicznych, ginekologów i radioterapeutów, i współpracujący z referencyjnymi ośrodkami ginekologicznymi dokłada wszelkich starań by leczenie kobiet w ciąży przebiegało optymalnie pod kątem medycznych i w jak najlepszej atmosferze.
Leczenie raka piersi u chorych z dziedziczną postacią nowotworu (z mutacją genów BRCA1/BRCA2).
Zespół lekarzy Kliniki ma duże doświadczenie w skojarzonym leczeniu chorych na dziedziczną postać raka piersi, zarówno jeśli chodzi o przedoperacyjną chemioterapię, jak i pooperacyjne leczenie uzupełniające. Specyfika dziedzicznego raka piersi, występującego często wraz z dziedzicznymi nowotworami jajnika, nakazuje ścisły reżim badań kontrolnych prowadzonych równocześnie przez onkologów i ginekologów. W zakresie leczenia raka piersi z mutacją BRCA1/2 współpracujemy także z zespołem Poradni Genetycznej Instytutu.
Leczenie uzupełniające raka piersi po operacjach oszczędzających lub amputacji piersi.
U części pacjentek, u których wymagana jest hospitalizacja na czas radioterapii lub radiochemioterapii raka piersi jako leczenia uzupełniającego po zabiegu operacyjnym, leczenie takie jest w Klinice prowadzone w sposób skojarzony. Jednak, większość chorych w tej sytuacji może być leczona ambulatoryjnie, i terapia taka jest prowadzona przez Szpital Dzienny lub Zakład Radioterapii Instytutu.
Nowotwory narządu rodnego (ginekologiczne)
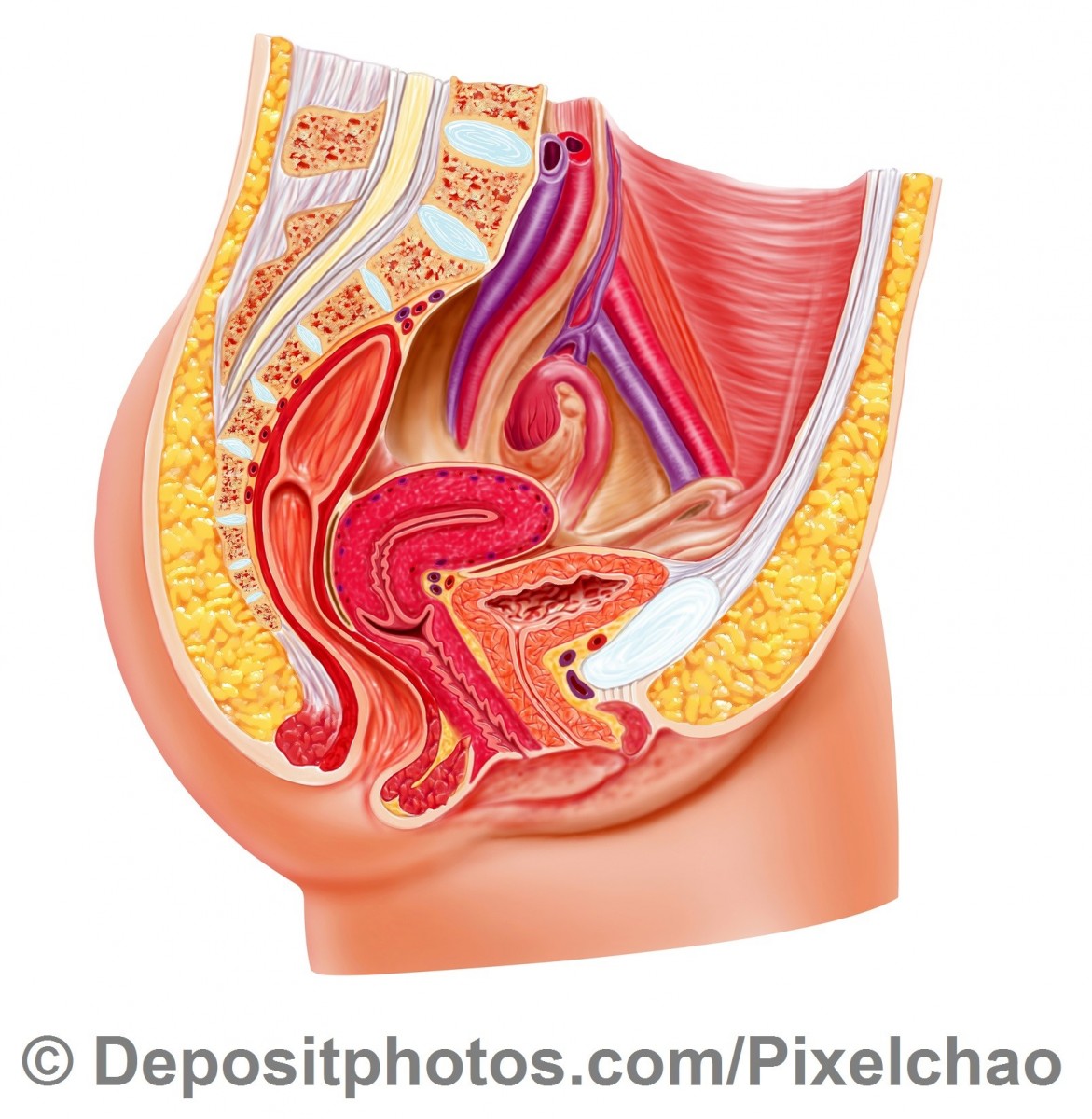 Intensywne skojarzone leczenie zaawansowanego raka szyjki macicy.
Intensywne skojarzone leczenie zaawansowanego raka szyjki macicy.
U chorych na raka szyjki macicy jego leczenie zależy od zaawansowania nowotworu. Zmiany bardzo niewielkie mogą być z sukcesem leczone operacyjnie. Jeśli nowotwór jest bardziej zaawansowany w badaniu ginekologicznym, zwykle większą niż operacja korzyść przynosi zastosowanie jako wyjściowego leczenia równocześnie stosowanej radioterapii i chemioterapii (tzw. radiochemioterapia). Dlatego tak ważne jest, by każda chora ,u której rozważa się operację z powodu raka szyjki macicy, a nowotwór nie jest w najniższym stopniu zaawansowania, miała wykonane badania obrazowe (tomografia komputerowa lub rezonans magnetyczny), które pozwolą dobrać właściwy sposób leczenia.
Zespół lekarzy Kliniki prowadzi skojarzone leczenie radiochemioterapią w oparciu o unikalne w Polsce techniki oceny zaawansowania i oceny efektu terapii. Przed leczeniem każda chora ma wykonywane badanie PET/CT, które pozwala dobrze określić obszar zajęty chorobą i zaplanować radioterapię na tej podstawie. Przed leczeniem wykonywane jest badanie rezonansu magnetycznego miednicy, a efekty chemioradioterapii oceniane są na podstawie powtórzonego badania rezonansu magnetycznego w połowie leczenia. Takie postępowanie pozwala optymalnie dobrać potrzebę i zakres dalszego leczenia promieniami, w tym przez dodatkowe zastosowanie leczenia promieniami z aplikatora miejscowego (brachyterapia). Ponieważ hospitalizacja trwa długo, a w trakcie leczenia występują różne uboczne jego efekty, w trakcie pobytu chore objęte są kompleksową opieką lekarską, pielęgniarską, psychologiczną, a także rehabilitacyjną. Aby zmniejszyć działania niepożądane, stosujemy różne eksperymentalne modyfikacje metod terapii, np. napromienianie z zaoszczędzeniem obszarów szpiku kostnego, co pozwala na lepszą regenerację szpiku uszkadzanego przez chemioterapię.
Agresywne leczenie radiochemioterapią może być z dobrym efektem stosowane także u chorych, u których stwierdza się pojedyncze ogniska nowotworu poza miednicą i węzłami chłonnymi przestrzeni zaotrzewnowej.
Leczenie uzupełniające raka szyjki macicy i trzonu macicy.
U chorych na raka szyjki macicy i raka trzonu macicy, które zostały poddane operacji, często jest potrzeba zastosowania pooperacyjnej radioterapii (rak szyjki) albo chemioterapii/radioterapii (rak trzonu). Większość chorych może być tak leczona w warunkach ambulatoryjnych, jednak u tych pacjentek u których wymagana jest hospitalizacja leczenie to jest prowadzone w Klinice.
Skojarzone leczenie innych nowotworów narządu rodnego (nowotwory zarodkowe, rak sromu, rak pochwy, mięsaki macicy).
Prowadzimy agresywne skojarzone leczenie onkologiczne rzadszych nowotworów narządu rodnego, z wykorzystaniem wg odpowiednich wskazań radioterapii lub chemioterapii.









 English
English




