Jesteś tutaj
Zakład Radioterapii
Kierownik Zakładu Radioterapii
dr hab. n. med. Tomasz Rutkowski
Rejestracja Zakładu Radioterapii:
tel. (32) 278 80 58 (w godzinach 8.00 - 15.30)
lub (32) 278 80 45 (w godzinach 7.00 - 15.30)
CyberKnife - email: CyberKnife@io.gliwice.pl
Zakład Radioterapii Centrum Onkologii w Gliwicach jest
EUROPEJSKIM OŚRODKIEM REFERENCYJNYM DO SPRAW EDUKACJI W RADIOTERAPII
(Varian Medical Systems International AG)
 Zakład Radioterapii jest obecnie największą i najnowocześniejszą tego typu jednostką w Polsce i jedną z największych w Europie. Większość chorych leczonych w Zakładzie jest napromienianych przy zastosowaniu trójwymiarowych wysokospecjalistycznych technik konformalnych obejmujących niekoplanarne i dynamiczne układy wiązek, indywidualnie modyfikowanie ich kształtu oraz modulację intensywności dawki. Wszystkie aparaty terapeutyczne wyposażone są w systemy radioterapii sterowanej obrazem, zapewniające bezpieczeństwo realizacji i odtwarzalności planu leczenia. Specjalne systemy bramkowania oddechowego pozwalają na prowadzenie wysokospecjalistycznych technik napromieniania w lokalizacjach cechujących się znaczną ruchomością oddechową.
Zakład Radioterapii jest obecnie największą i najnowocześniejszą tego typu jednostką w Polsce i jedną z największych w Europie. Większość chorych leczonych w Zakładzie jest napromienianych przy zastosowaniu trójwymiarowych wysokospecjalistycznych technik konformalnych obejmujących niekoplanarne i dynamiczne układy wiązek, indywidualnie modyfikowanie ich kształtu oraz modulację intensywności dawki. Wszystkie aparaty terapeutyczne wyposażone są w systemy radioterapii sterowanej obrazem, zapewniające bezpieczeństwo realizacji i odtwarzalności planu leczenia. Specjalne systemy bramkowania oddechowego pozwalają na prowadzenie wysokospecjalistycznych technik napromieniania w lokalizacjach cechujących się znaczną ruchomością oddechową.
Prowadzimy leczenie pierwotne i ratujące chorych z guzami mózgu.
Wykonujemy:
- Leczenie świeżo rozpoznanych guzów mózgu i leczenie ratujące – po niepowodzeniu leczenia pierwotnego
- Radioterapię glejaków, przerzutów do mózgu, oponiaków, nerwiaków, gruczolaków przysadki, w tym u chorych, którzy byli już wcześniej napromieniani – powtórna radioterapia zwykle jest możliwa!
- Leczenie mnogich przerzutów do mózgu techniką stereotaktyczną – często można uniknąć napromieniania całego mózgu!
Leczymy konwencjonalne i radiochirurgiczne – w zależności od wskazań medycznych dostępne są techniki CyberKnife, Edge, HyperArc, Tomoterapia
Zadzwoń i zarejestruj się:
tel. (32) 278 8058 w godzinach 8.00 - 15.30
tel. (32) 278 8045 w godzinach 12.00 - 15.30
Radioterapia odgrywa ważną rolę w leczeniu raka piersi.
W Zakładzie Radioterapii naszego Instytutu przeprowadzana jest ona Bezboleśnie, Bezpiecznie, Bezinwazyjnie i Bezproblemowo (4xB).
Wykorzystujemy do niej najnowocześniejsze techniki: napromienianie na wstrzymanym oddechu, w pozycji na brzuchu i na plecach w jak najkrótszym czasie, co pozwala na skuteczne przeprowadzenie leczenia i indywidualne dostosowane go dla każdej pacjentki, co czyni to leczenie bezpiecznym (B). W razie potrzeby, sami uzupełniamy diagnostykę naszych pacjentów i zapewniamy bezpłatny dowóz bądź zakwaterowanie w hotelu na czas leczenia.
Zadzwoń i zarejestruj się:
tel. (32) 278 8058 w godzinach 8.00 - 15.30
tel. (32) 278 8045 w godzinach 12.00 - 15.30
Radioterapia i radiochemioterapia pooperacyjna jest uznaną metodą leczenia chorych na raka żołądka, ponieważ zwiększa szanse na wyleczenie. Wskazana jest u większości chorych po leczeniu chirurgicznym. Warto podkreślić, że leczenie to jest dobrze tolerowane.
Zadzwoń i zarejestruj się:
tel. (32) 278 8058 w godzinach 8.00 - 15.30
tel. (32) 278 8045 w godzinach 12.00 - 15.30

Radiochirurgia raka prostaty – tylko 9 dni, bezkrwawo i bezpiecznie.
- Leczenie w całości refundowane.
- Bezpłatny transport do leczenia lub miejsce w hotelu.
- Nie potrzeba skierowania do onkologa.
- Prowadzimy pełną diagnostykę.
Zadzwoń i zarejestruj się:
tel. (32) 278 8058 w godzinach 8.00 - 15.30
tel. (32) 278 8045 w godzinach 12.00 - 15.30
Rak pęcherza moczowego może być leczony radykalnie z jego oszczędzeniem.
- Leczenie oszczędzające, czyli radiochemioterapia, jest tak samo skuteczne jak leczenie operacyjne.
- Radiochemioterapia prowadzona jest w sposób frakcjonowany- codziennie, z wyjątkiem sobót i niedziel i trwa około 6,5 tygodnia.
- Tolerancja radiochemioterapii jest dobra, dlatego możliwe jest leczenie w trybie ambulatoryjnym, tj. dojazdy na sesje radioterapii bez konieczności hospitalizacji.
- Transport na radioterapię lub miejsce w hotelu na czas radioterapii są bezpłatne.
Zadzwoń i zarejestruj się:
tel. (32) 278 8058 w godzinach 8.00 - 15.30
tel. (32) 278 8045 w godzinach 12.00 - 15.30

Szanowni Państwo!
Uprzejmie informujemy, że na podstawie decyzji Komisji Bioetycznej KB/430-40/14 z dnia 13 08 2014 roku rozpoczęliśmy w Centrum Onkologii – Instytucie im. Marii Skłodowskiej-Curie, Oddział w Gliwicach projekt medyczny „Wdrożenie radiochirurgii stereotaktycznej wykonywanej przy zastosowaniu CyberKnife w leczeniu drżenia u chorych na chorobę Parkinsona” zarejestrowane w międzynarodowej bazie badań i projektów medycznych pod numerem NCT02406105.
Projekt jest w trakcie realizacji (jesteśmy po leczeniu pierwszych chorych).
Załączamy dokument „Informacja dla Chorego” oraz streszczenie badania.
Jeśli bylibyście Państwo zainteresowani udziałem w badaniu, prosimy o kontakt na adres CyberKnife@io.gliwice.pl.
Do pobrania:
Z poważaniem
Prof. dr hab. n. med. Leszek Miszczyk
Zrobotyzowana mikroradiochirurgia stereotaktyczna CyberKnife™
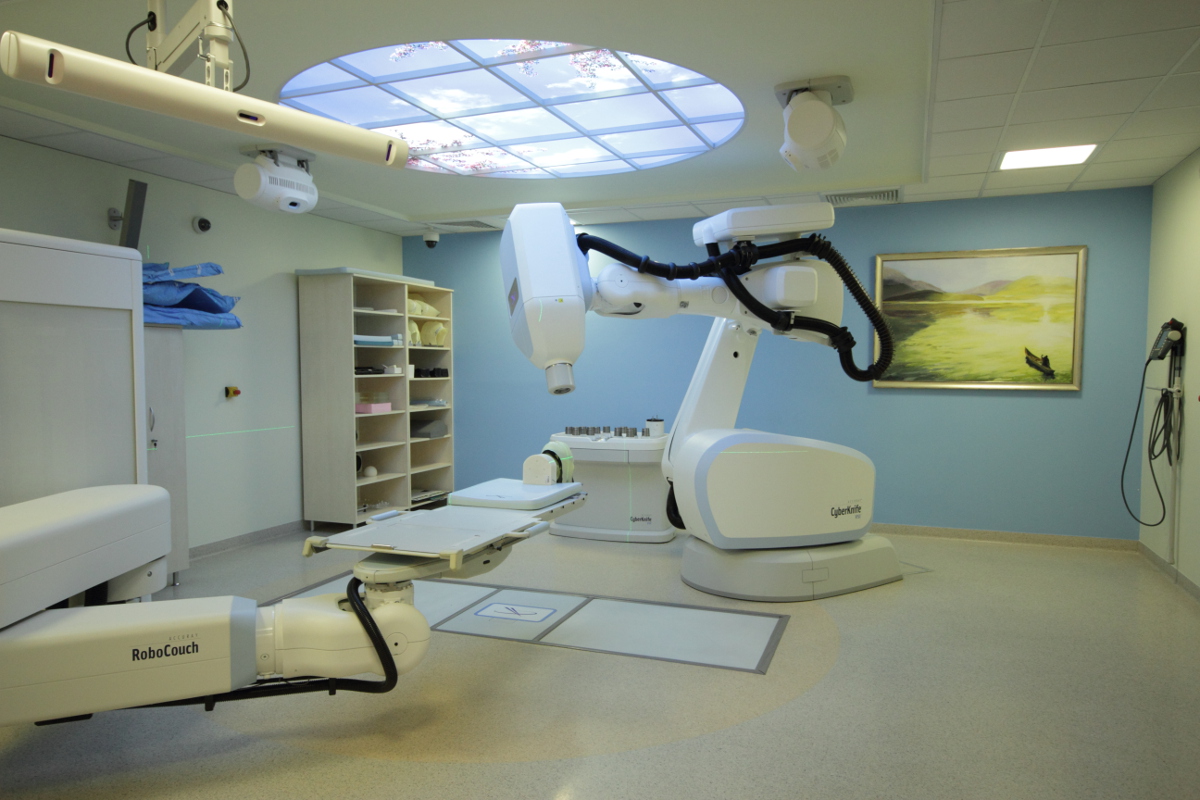
CyberKnife czyli nóż cybernetyczny to rodzaj robota o niezwykłej precyzji rzędu 0,1mm. Na ramieniu, które potrafi poruszać się w różnych kierunkach dzięki możliwości obrotu wokół kilku osi, umieszczony jest akcelerator emitujący promieniowanie fotonowe o napięciu nominalnym 6 MV. Specjalne kolimatory kształtują wielkość emitowanej wiązki, pozwalając na napromienianie niewielkich zmian, rzędu kilku milimetrów. Tak ograniczona wiązka promieniowania pozwala na podawanie jednorazowo wysokich dawek, które przy standardowej radioterapii z zastosowaniem przyspieszaczy liniowych nie byłyby bezpieczne dla chorego. Pozwala to skrócić czas leczenia, ograniczając go do jednego lub kilku seansów. Ze względu na stosowanie wysokich dawek terapeutycznych, metoda ta nazywana jest radiochirurgią. Jednak w odróżnieniu od chirurgii nie jest inwazyjna (nie narusza ciągłości tkanek), nie wymaga anestezji (znieczulenia lub uśpienia), rehabilitacji oraz pozwala zachować normalną aktywność. Gliwickie Centrum Onkologii jest pionierem tej techniki w Polsce.
Realizacja leczenia
Realizacja jednego seansu radioterapii trwa w zależności od indywidualnego przypadku od 45 minut do dwóch godzin przy dźwiękach ulubionej muzyki. W trakcie napromieniania, chory obserwowany jest przez personel medyczny z wykorzystaniem 5 kamer oraz ma kontakt głosowy poprzez zastosowanie interkomu. Położenie guza nowotworowego jest stale kontrolowane przez system. W przypadku przesunięcia się chorego względem pozycji zaplanowanej, system dokonuje korekty ułożenia. Zapewnia to wysoką precyzję realizacji leczenia, uniemożliwiając popełnienie błędu geometrycznego w podaniu wiązki promieniowania. W przypadku lokalizacji, w których występuje znaczna ruchomość oddechowa, system śledzi tor oddechowy chorego i poruszający się guz podążając za nim i nie pozwalając napromienić otaczających tkanek zdrowych. Po zakończonej sesji terapeutycznej chory może udać się do domu.
Typowe wskazania:
- Guzy mózgowia i rdzenia kręgowego
- Guzy wątroby i trzustki
- Guzy płuc
- Niezaawansowany rak gruczołu krokowego
- Nowotwory w lokalizacjach cechujących się znaczną ruchomością guza lub narządów otaczających
- Guzy kręgosłupa
- Malformacje tętniczo-żylne mózgowia
- Neuralgia nerwu trójdzielnego
Radioterapia spiralna Tomotherapy®
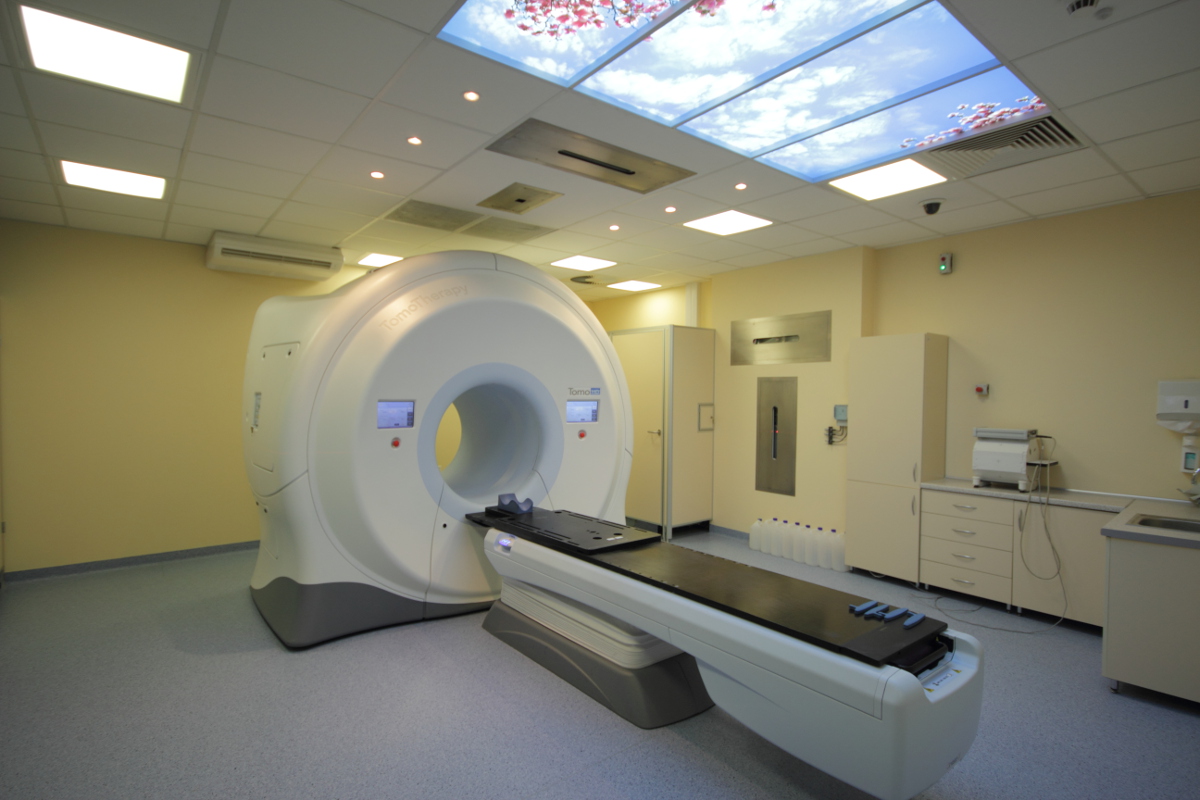
Tomoterapia czyli aparat terapeutyczny połączony z funkcją spiralnej tomografii komputerowej z wykorzystaniem wiązki megawoltowej służy precyzyjnemu napromienianiu chorych. Innowacyjność tego aparatu polega na możliwości wykonania badania tomografii komputerowj bezpośrednio na aparacie terapeutycznym. Uzyskany obraz tomograficzny służy weryfikacji ułożenia chorego względem pozycji zaplanowanej a w przypadku wystąpienia różnic wykonanie korekty ułożenia przy wykorzystaniu stołu terapeutycznego. W niektórych przypadkach istnieje możliwość wykonania planu leczenia na podstawie tomografii komputerowej (MVCT) wykonanej z wykorzystaniem Tomoterapii.
Aparat ten może być wykorzystywany do napromieniania zmian nowotworowych znajdujących się w wielu lokalizacjach. Kwalifikacja do leczenia z zastosowaniem tego urządzenia podejmowana jest indywidualnie, zgodnie ze wskazaniami, w trakcie konsultacji lekarskiej.
Śródczaszkowa i pozaczaszkowa radiochirurgia stereotaktyczna (SRS i SBRT)
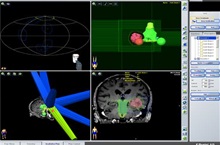
Słowo radiochirurgia składa się z dwóch członów: radio- oznacza zastosowanie promieniowania jonizującego. Chirurgia, przez analogię do leczenia operacyjnego, oznacza zniszczenie nowotworu za pomocą pojedynczego zabiegu. Leczenie nie polega jednak na fizycznym usunięciu guza, jak w przypadku operacji, lecz na nieinwazyjnym zniszczeniu go za pomocą promieniowania. Stereotaksja z kolei, oznacza zastosowanie zewnętrznego układu współrzędnych (zwykle - ramy stereotaktycznej), zapewniającego najwyższą precyzję w trakcie lokalizacji guza. W nowoczesnych systemach radiochirurgicznych, jak na przykład CyberKnife, lokalizacja guza może odbywać się bez pomocy ramy stereotaktycznej. Układem odniesienia są wtedy struktury anatomiczne pacjenta (tak zwany. „wewnętrzny układ współrzędnych”). W niektórych przypadkach leczenie może być podzielone na kilka sesji – frakcji. Mówimy wtedy nie o radiochirurgii, lecz o frakcjonowanej radioterapii stereotaktycznej. Frakcjonowana radioterapia stereotaktyczna stosowana jest najczęściej ze względu na znaczną objętość guza czy położenie nowotworu w pobliżu narządów łatwo ulegających uszkodzeniu pod wpływem promieniowania jonizującego. Dzięki podzieleniu zaplanowanej dawki promieniowania na kilka frakcji można zminimalizować ryzyko działań ubocznych zachowując jednocześnie wysoką skuteczność leczenia. Radiochirurgię stereotaktyczną wykorzystuje się zarówno do leczenia guzów mózgu (radiochirurgia wewnątrzczaszkowa), jak i do leczenia guzów położonych w innych częściach ciała (radiochirurgia pozaczaszkowa). Najczęstsze wskazania do takiego sposobu leczenia to między innymi pierwotne (oponiaki, glejaki) i wtórne (przerzuty) nowotwory mózgu, gruczolaki przysadki mózgowej, nerwiaki nerwu słuchowego, niskozaawansowane raki płuca, które nie mogą być leczone operacyjnie, rak gruczołu krokowego (prostaty) oraz pojedyncze przerzuty do płuc, wątroby czy kości. Radiochirurgię stereotaktyczną stosuje się też do leczenia niektórych schorzeń nienowotworowych, jak malformacje naczyniowe mózgu czy nerwoból nerwu trójdzielnego (trigeminalgia).
Radioterapia z opcją bramkowania oddechowego (GATING)
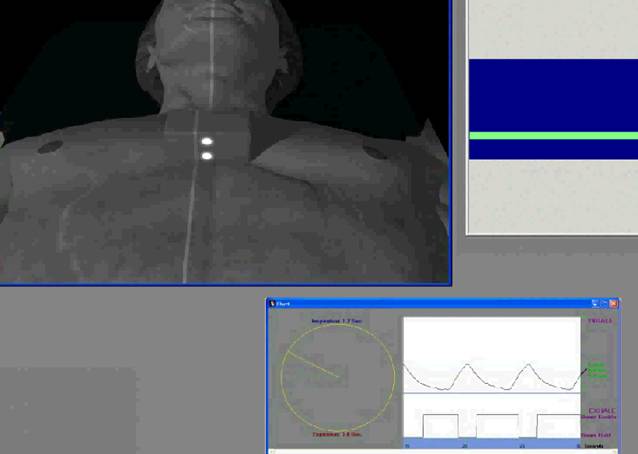
Bramkowanie oddechowe polega na obserwacji ruchów oddechowych chorego w trakcie seansu radioterapii. Technikę tą wykorzystuje się w przypadku napromieniania guzów zlokalizowanych w obszarze o znacznej ruchomosci oddechowej (np. dolna część płuc). Śledzenie ruchów oddechowych chorego odbywa się poprzez lokalizację znaczników zewnętrznych z wykorzystaniem systemu kamer na podczerwień. Lekarz radioterapeuta wyznacza zakres toru oddechowego w którym może zostać uruchomiona wiązka terapeutyczna. W metodzie tej napromienianie realizowane jest tylko wtedy, gdy guz znajduje się w ściśle zdefiniowanej pozycji. Gliwickie Centrum Onkologii jest pionierem tej techniki w Polsce.
Radioterapia wielołukowa RapidArc (VMAT)
RapidArc czyli wielołukowa technika dynamiczna realizowana poprzez określony obrót głowicy terapeutycznej z jednoczesną modulacją intensywności wiązki w trakcie obrotu. Łączy w sobie technikę łukową oraz technikę IMRT. Charakteryzuje się stosunkowo krótszym czasem trwania jednego seansu radioterapii niż inne dostępne metody. Gliwickie Centrum Onkologii jest pionierem tej techniki w Polsce.
Radioterapia skóry całego ciała (TSI)
Napromienianie całej skóry (TSI – Total Skin Irradiation) jest specyficznym rodzajem radioterapii, realizowanym za pomocą wiązki elektronowej wytwarzanej w przyspieszaczu, stąd też jest również nazywane TSEI – Total Skin Electron Irradiation – napromienianie całej skóry wiązką elektronową. Procedurę tą stosuje się u niektórych pacjentów w szczególnych postaciach chłoniaków skórnych wywodzących się z limfocytów T (jak ziarniniak grzybiasty – mycosis fungoides, czy zespół Sezary'ego). Pacjent napromieniany jest w pozycji stojącej, w oddaleniu od głowicy przyspieszacza, aby objąć wiązką promieniowania jak największy obszar skóry. Napromienienie kolejnych obszarów wymaga zmian pozycji ciała chorego tak, by w obszarze działania promieniowania znalazła się cała powierzchnia skóry. Cały proces na bieżąco monitorowany jest przez lekarza i fizyków medycznych, którzy dobierają parametry wiązki promieniowania stosownie do pozycji i wymiarów ciała pacjenta. Ilość frakcji (a więc i czas leczenia) zależą od tego, czy jest to część procedury przygotowania do przeszczepu komórek macierzystych szpiku, czy samodzielna radioterapia. Niektóre duże zmiany skórne mogą wymagać podania dodatkowej dawki promieniowania (już w ograniczonym obszarze) aby uzyskać pożądany efekt leczenia.
Radioterapia układu chłonnego (TLI)
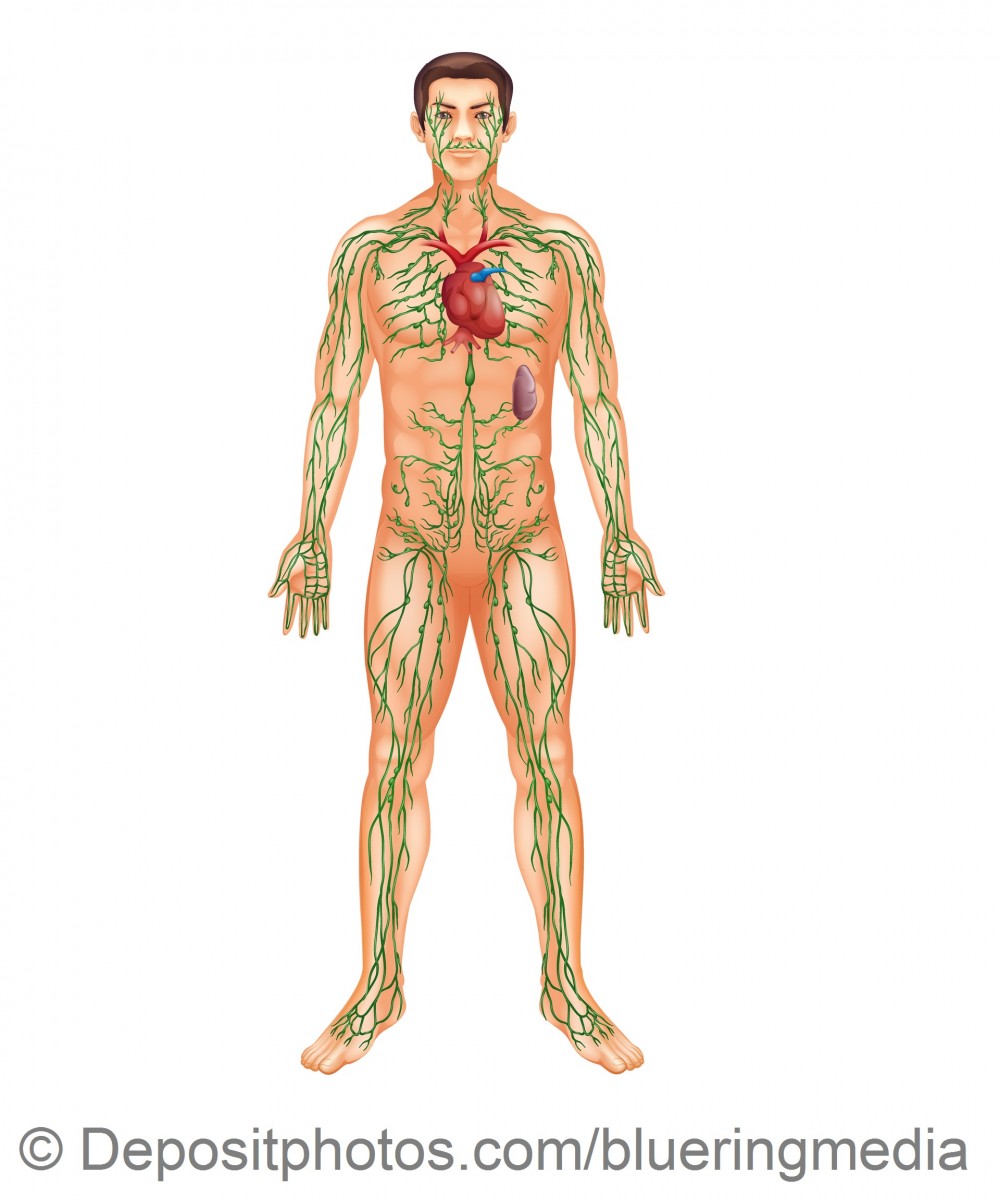
Napromienianie układu chłonnego (TLI – Total Lymphoid Irradiation) jest wysokospecjalistyczną metodą radioterapii polegającą na napromienianiu wszystkich elementów układu chłonnego: węzłów chłonnych (szyjnych, pachowych, śródpiersiowych, zaotrzewnowych, miednicznych i pachwinowych), śledziony oraz migdałków (podniebiennych, trąbkowych, gardłowego i językowego, tworzących tak zwany pierścień Waldeyera). Ten typ radioterapii stosuje się u niektórych chorych poddanych procedurom przeszczepowym: w wybranych sytuacjach (zwykle aby zapobiec odrzucaniu przeszczepu) po przeszczepieniu niektórych narządów, jak serce, płuca czy nerki oraz u wyselekcjonowanych chorych na niektóre nowotwory układu chłonnego (jako część procedury przygotowania do przeszczepienia komórek macierzystych szpiku).
Leczenie przeprowadzanie jest za pomocą nowoczesnych przyspieszaczy umożliwiających napromienianie techniką rotacyjną dużych obszarów ciała (aparat do tomoterapii, najnowsze wersje przyspieszaczy wyposażonych w system RapidArc). Każdy z nich moduluje wiązkę promieniowania w trakcie obrotu źródła promieniowania wokół pacjenta, umożliwiając dostarczenie zaplanowanej dawki do elementów układu chłonnego, jednocześnie maksymalnie oszczędzając narządy, które radioterapii nie wymagają.Procedurę TLI łączy się z TSI u wybranych chorych na ziarniniaka grzybiastego czy zespół Sezary'ego, leczonych w ramach badania klinicznego prowadzonego przez Klinikę Transplantacji Szpiku i Zakład Radioterapii.
Radioterapia całego szpiku kostnego (TMI)
Jest jedną z najnowocześniejszych procedur przygotowujących do przyjęcia przeszczepu szpiku kostnego. Polega na zniszczeniu komórek szpiku u chorych z nowotworami hematologicznymi (białaczki, chłoniaki). Procedurę tą wykonuje się na aparacie do tomoterapii, czyli przyspieszaczu liniowym z możliwością wykonywania spiralnej tomografii komputerowej bezpośrednio przed dostarczeniem dawki terapeutycznej. Chory ułożony jest w specjalnym materacu próżniowym na stole terapeutycznym. Przed uruchomieniem wiązki promieniowania, pozycja chorego weryfikowana jest z zastosowaniem tomografii komputerowej w celu precyzyjnej realizacji parametrów planu leczenia. W metodzie tej dąży się do dostarczenia przepisanej dawki promieniowania w obszar szpiku kostnego z jednoczesną, możliwie największą ochroną narządów i tkanek otaczających, w szczególności: mózgu, soczewek, jamy ustnej, płuc, serca, wątroby, nerek, jelit i pęcherza moczowego. Aktualnie, jest to procedura realizowana w Polsce wyłącznie w Centrum Onkologii w Gliwicach!
Radioterapia całego ciała (TBI)
Jest jedną z procedur przygotowujących do przyjęcia przeszczepu szpiku kostnego. Polega na zniszczeniu komórek szpiku u chorych z nowotworami hematologicznymi (białaczki, chłoniaki). W trakcie napromieniania chory leży najpierw na jednym a następnie na drugim boku w pewnej odległości od źródła promieniowania (głowicy akceleratora). Na ciele umieszczone są detektory służące fizykom medycznym do weryfikacji dawki promieniowania. Chory wykonane ma również osłony indywidualne służące ochronie narządów krytycznych. Przed rozpoczęciem napromieniania chory wykonywane ma zdjęcia weryfikacyjne w celu sprawdzenia prawidłowego osłonięcia narządów krytycznych. Leczenie realizowane jest w kilku seansach (najczęściej trzech).
Radioterapia monitorowana obrazowo (IGRT)
Radioterapia monitorowana obrazowo (Image Guided Radiation Therapy) jest wysokospecjalistyczną procedurą zapewniającą precyzyjną realizację planu leczenia w wyniku sprawdzenia i ewentualnej weryfikacji przestrzennej pozycji chorego oraz objętości napromienianej bezpośrednio przed dostarczeniem frakcyjnej dawki terapeutycznej. Zapewniają to niezależne lub zintegrowane z przyspieszaczem liniowym systemy umożliwiające zobrazowanie promieniowaniem jonizującym lub ultradźwiękami struktur kostnych oraz tkanek miękkich. Sprawdzenie i ewentualna korekcja poprawności przestrzennej pozycji chorego lub objętości tarczowej polega na porównaniu obrazów pozycjonowania pacjenta z odpowiadającymi im obrazami zdefiniowanymi na etapie planowania leczenia. Bezpośrednio przed rozpoczęciem napromieniania technik elektroradiologii lub lekarz sprawdza i ewentualnie koryguje przestrzenną pozycję chorego. Gliwickie Centrum Onkologii jest pionierem tej techniki w Polsce.
Radioterapia z modulacją intensywności wiązki (IMRT)

Technika radioterapii realizowana poprzez określoną ruchomość poszczególnych listków kolimatora (MLC) w trakcie włączonej wiązki promieniowania. Pozwala to na dowolne modulowanie (malowanie) rozkładu dawki w obszarze guza i otaczających go tkankach. Radioterapia z zastosowaniem tej techniki określana jest często napromienianiem szczelinowym, ponieważ dawka promieniowania dostarczana jest w wyniku ciągłego otwierania się i zamykania listków w różnych miejscach zaplanowanego pola terapeutycznego. Gliwickie Centrum Onkologii jest pionierem tej techniki w Polsce.
Radioterapia śródoperacyjna (IORT)
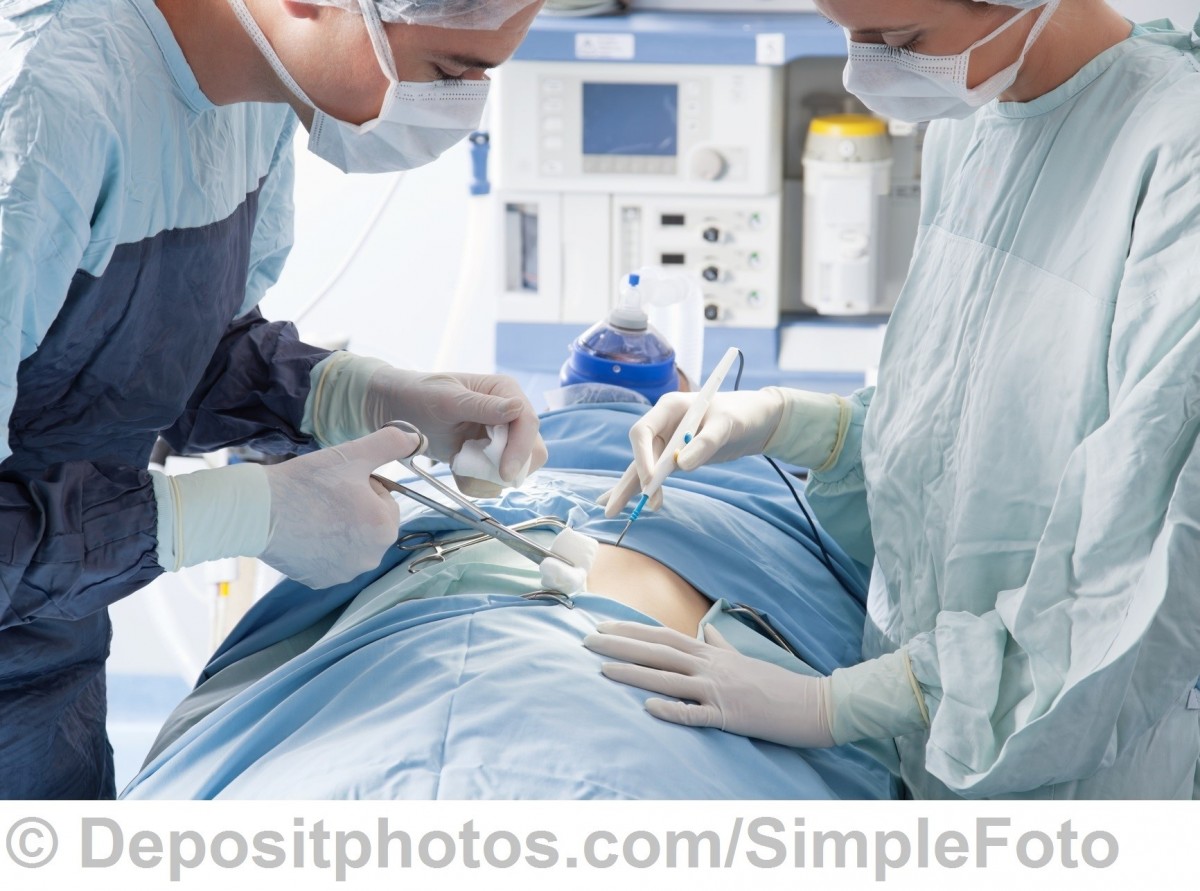
Radioterapia śródoperacyjna (Intraoperative Radiation Therapy)j est to leczenie realizowane w trakcie operacji chirurgicznej. Napromienianie odbywa się po usunięciu guza nowotworowego wraz z marginesem (czyli częścią otaczajacych tkanek zdrowych). Procedura ta prowadzona jest z wykorzystaniem specjalnego aparatu do radioterapii śródoperacyjnej. Polega na precyzyjnym i zogniskowanym napromienieniu miejsca (loży) po usuniętym guzie, zabijając komórki rakowe, które mogły pozostać mimo wyciętego guza. Gliwickie Centrum Onkologii jest pionierem tej techniki w Polsce.
Hipertermia samodzielna i skojarzona z radioterapią

Hipertermia jest procedurą medyczną leczenia nowotworów złośliwych, w której wykorzystując źródło zewnętrzne, nagrzewa się guz nowotworowy do temperatury przekraczającej 40 st C przez odpowiednio długi przedział czasu. Wysoka temperatura oddziaływuje na nowotwór poprzez wiele mechanizmów, wśród których najbardziej znaczącymi są: samodzielny efekt cytotoksyczny, poprawa mikrokrążenia i ukrwienia guza, agregacja białek w komórce nowotworowej, opóźnienie replikacji nowotworowego DNA. Dzięki tym zjawiskom wykorzystywana jest jako samodzielna metoda oraz jako radiouczulacz i stosowana w skojarzeniu z radioterapią
W Zakładzie Radioterapii w Gliwicach dysponujemy urządzeniem BSD 500 do leczenia hipertermią powierzchowną, które wykorzystuje generatory mikrofal do wywoływania efektu wzrostu temperatury w tkankach. Nieodzownym elementem hipertermii jest właściwa kontrola temperatury przy pomocy termometrów umieszczonych na skórze i podskórnie stąd najczęściej (przy braku przeciwwskazań) istnieje konieczność wykonania zabiegu aplikacji podskórnej prowadnicy przy znieczuleniu miejscowym.
Zabiegi hipertermii trwają 60 minut i zwykle są kojarzone z cyklem paliatywnej radioterapii. Dokładny schemat zależy od lekarza prowadzącego, zazwyczaj są to dwa lub trzy seanse przed frakcjami radioterapii. Samodzielną hipertermię stosuje się znacznie rzadziej, najczęściej w sytuacji, gdy brak jest możliwości ponownej radioterapii w leczonej okolicy.
Do leczenia hipertermią powierzchowną mogą być kwalifikowania pacjenci z guzami (przerzuty, guzy pierwotne, wznowy raków i mięsaków oraz czerniaka) w skórze, tkance podskórnej i powierzchownie położonych innych tkankach miękkich, bez rozległych owrzodzeń nowotworowych (wysoka temperatura powoduje nasilenie martwicy i zwiększenie owrzodzenia). Ostateczna decyzja co do kwalifikacji i schematu leczenia należy do lekarza radioterapeuty w Zakładzie Radioterapii.
Trójwymiarowa radioterapia konformalna (3DCRT)
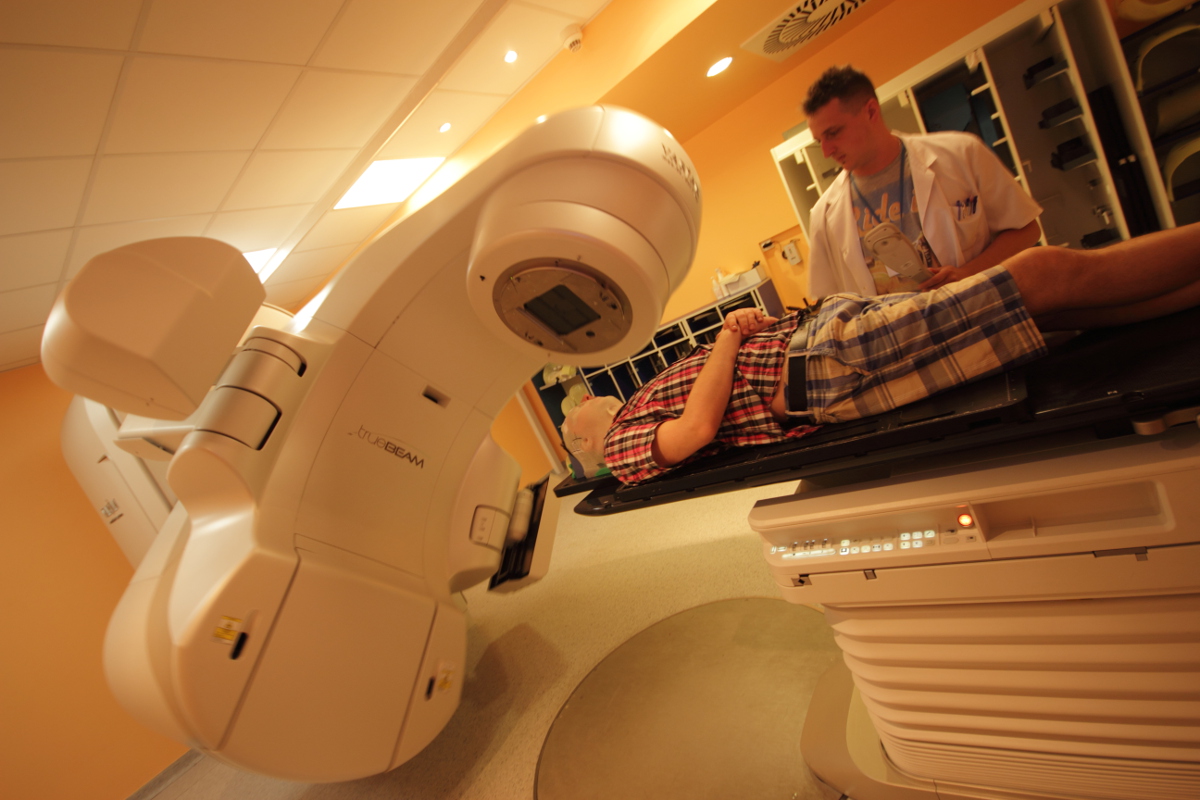
Podczas teleradioterapii zewnętrzna wiązka wysokoenergetycznego promieniowania X generowana jest przez urządzenie zwane akceleratorem liniowym (LINAC). Umożliwia to napromienienie guza nowotworowego, co powoduje jego „zniszczenie”. Leczenie stosuje się przez 5 dni w tygodniu (od poniedziałku do piątku) przez kilka tygodni. Umożliwia to podanie odpowiednio wysokiej dawki całkowitej w obszarze guza tak, aby zniszczyć wszystkie komórki nowotworowe, a jednocześnie przerwa pomiędzy kolejnymi frakcjami radioterapii daje czas otaczającym tkankom zdrowym na regenerację. Ponieważ guzy są nieregularne pod względem kształtu jak i wielkości, planowanie leczenia odbywa się z wykorzystaniem specjalnych technik obrazowania, takich jak tomografia komputerowa (TK), rezonans magnetyczny (MRI) lub badanie PET. U większości pacjentów planowanie leczenia rozpoczyna się od wykonania maski termoplastyczej. Następnie przy pomocy takiego unieruchomienia wykonuje się TK bądź badanie PET w celu zobrazowania guza w trzech płaszczyznach: poprzecznej, strzałkowej i czołowej. W przypadku konieczności podania kontrastu w trakcie badania TK pacjent zostaje poinformowany przez lekarza prowadzącego o konieczności bycia na czczo minimum 6 godzin przed badaniem oraz dostarczeniu wyniku poziomu kreatyniny we krwi. Obrazy uzyskane podczas powyższych badań są przesyłane do specjalnego systemu planowania, w którym fizyk określa wiązki promieniowania i pola napromieniania tak, aby dostosować się do wielkości i kształtu napromienianego guza, a jednocześnie osłonić otaczające tkanki zdrowe (tzw. narządy krytyczne). Po przygotowaniu planu leczenia i akceptacji przez lekarza radioterapeutę wykonywana jest tak zwana symulacja, która polega na narysowaniu na masce termoplastycznej odpowiednich punktów referencyjnych. W celu zwiększenia precyzji leczenia przed każdą frakcją sprawdzane jest ułożenie chorego przy pomocy systemów radioterapii kierowanej obrazem. Podanie pojedynczej frakcji trwa kilkanaście minut, a pacjent w jej trakcie nie odczuwa żadnych dolegliwości. Jednakże podczas całego leczenia u pacjentów mogą wystąpić zarówno wczesne jaki i późne objawy uboczne, które omawiane są przez lekarza przed rozpoczęciem radioterapii.
Radioterapia chorób nienowotworowych
 Szereg chorób nienowotworowych, głównie przebiegających z bolesnym procesem zapalnym może być leczona przy użyciu promieniowania jonizującego. Mechanizm działania radioterapii w tych przypadkach jest złożony i odmienny aniżeli w przypadku nowotworów. Charakteryzuje go brak wyraźnego wpływu wielkości dawki frakcyjnej, co pozwala na stosowanie małych, bezpiecznych dawek frakcyjnych i całkowitych, nie wiążących się z ryzykiem odczynów popromiennych. Wśród chorób, w przypadku których stosujemy radioterapię, największą grupę stanowią bolesne i/lub przebiegające z patologicznym włóknieniem i kostnieniem schorzenia ortopedyczne takie jak np.:
Szereg chorób nienowotworowych, głównie przebiegających z bolesnym procesem zapalnym może być leczona przy użyciu promieniowania jonizującego. Mechanizm działania radioterapii w tych przypadkach jest złożony i odmienny aniżeli w przypadku nowotworów. Charakteryzuje go brak wyraźnego wpływu wielkości dawki frakcyjnej, co pozwala na stosowanie małych, bezpiecznych dawek frakcyjnych i całkowitych, nie wiążących się z ryzykiem odczynów popromiennych. Wśród chorób, w przypadku których stosujemy radioterapię, największą grupę stanowią bolesne i/lub przebiegające z patologicznym włóknieniem i kostnieniem schorzenia ortopedyczne takie jak np.:
- zespół bolesnego barku
- zespół bolesnego łokcia (tzw. łokieć tenisisty)
- zapalenie powięzi podeszwowej stopy (tzw. ostrogi piętowe)
- choroba Dupuytrena (przykurcz rozcięgna dłoniowego)
- prewencja patologicznego kostnienia pozaszkieletowego (np. po endoprotezo plastyce stawu biodrowego)
- zapalenie ścięgna Achllesa
Z pośród innych chorób nienowotworowych radioterapia najczęściej stosowana jest w przypadku wytrzeszczu w przebiegu choroby Gravesa-Basedowa.
Radioterapia połowy ciała (HBI)

Jest to jedna z metod napromieniania chorych z mnogimi przerzutami do kości, potwierdzonymi badaniem scyntygraficznym, tomografii komputerowej lub rezonansu magnetycznego. Celem zwiększenia wielkości pola napromieniania chory nie leży na stole terapeutycznym lecz na płycie styropianowej ułożonej na podłodze pomieszczenia terapeutycznego. Wielkość dawki generowanej przez przyspieszacz mierzona jest za pomocą detektorów półprzewodnikowych umieszczonych w kilku punktach na skórze pacjenta. Stosuje się dwa pola naprzeciwlegle (AP i PA). Dawka podana na górną połowę ciała wynosi 6Gy, a na dolną połowę ciała 8Gy. Technika ta pozwala na uniknięcie łączenia wielu pól, skraca czas napromieniania i zapewnia bardziej jednorodny rozkład dawki niż konwencjonalne metody napromieniania. Skrócenie czasu leczenia jest szczególnie ważne u chorych w ciężkim stanie ogólnym i z silnymi dolegliwościami bólowymi. Leczenie to przyczynia się do znacznego zmniejszenia bólu i powoduje z reguły kliniczną poprawę.









 English
English




